Analyse ces muscles et ces mouvements
Après une blessure de cheville, de nombreux patients récupèrent l’amplitude de mouvement et une force apparente en quelques semaines. Ils peuvent marcher sans douleur, réaliser des exercices de base et même reprendre certaines activités sportives.
Cependant, malgré cette récupération apparente, une proportion importante d’entre eux continue de ressentir une instabilité, un manque de sécurité à l’appui ou présente des rechutes fréquentes.
Cela s’explique par le fait que la récupération de la cheville ne dépend pas uniquement de la force musculaire. Elle dépend aussi de la coordination des muscles qui stabilisent l’articulation pendant les tâches fonctionnelles.
Si cette coordination neuromusculaire n’est pas correctement restaurée, la cheville peut sembler fonctionner normalement lors des tests analytiques, mais échouer lorsque le pied est en charge.
Un exemple très clair est la relation entre le court fibulaire (fibulaire court) et le gastrocnémien latéral.
Dans cet article, tu vas apprendre comment évaluer la synergie entre le court fibulaire et le gastrocnémien latéral chez tes patients présentant une blessure de cheville.
La synergie entre le court fibulaire et le gastrocnémien latéral
Dans une cheville saine, ces deux muscles travaillent de manière coordonnée pour stabiliser l’articulation pendant la marche, la course ou toute tâche en appui unipodal.
Le court fibulaire joue un rôle clé dans le contrôle latéral de la cheville. Il contribue à l’éversion du pied et agit comme stabilisateur dynamique en évitant le collapse en inversion, ce qui est particulièrement important après une entorse latérale.
De son côté, le gastrocnémien latéral participe à la propulsion lors de la phase de poussée et contribue également à la stabilité de la cheville lorsque le pied est en contact avec le sol.
Lorsque ces deux muscles fonctionnent de façon coordonnée, la cheville peut absorber les charges, stabiliser l’appui unipodal et générer une propulsion efficace.
Le problème apparaît lorsque cette synergie est perturbée.
Que se passe-t-il lorsque le court fibulaire ne fonctionne pas correctement ?
Après une entorse ou des épisodes répétés d’instabilité, le court fibulaire peut perdre sa capacité d’activation dans les tâches fonctionnelles. Même si le muscle est capable de se contracter lors de tests analytiques, sa réponse pendant les mouvements fonctionnels peut être réduite ou retardée.
Lorsque cela se produit, le corps tente de compenser ce manque de stabilité en activant davantage d’autres muscles proches.
Dans ce cas, le gastrocnémien latéral prend souvent en charge une partie du travail stabilisateur qui devrait être réalisé par le court fibulaire.
Ce mécanisme de compensation entraîne plusieurs conséquences. La cheville perd une partie de son contrôle latéral, le schéma de charge devient moins efficace et l’articulation devient plus vulnérable face aux mouvements inattendus.
Avec le temps, cette situation peut conduire à une instabilité chronique, des rechutes fréquentes ou une sensation persistante d’insécurité à l’appui.
Pour identifier ce type d’altération, il ne suffit pas d’évaluer la force sur table. Il est nécessaire d’analyser le comportement musculaire dans différents contextes de mouvement.
Cas clinique : patient avec douleur à la cheville droite
Un cas typique est celui d’un patient qui consulte après une blessure de cheville. Lors de l’examen initial, la douleur est modérée et l’amplitude articulaire semble presque normale.
Cependant, le patient rapporte une sensation d’instabilité lors de mouvements plus exigeants, comme les sauts.
Pour comprendre ce qui se passe réellement, on peut analyser l’activation musculaire à l’aide de trois tests explorant différents niveaux de demande neuromusculaire.
Premier test : éversion isométrique
La première évaluation consiste en une éversion isométrique de la cheville, utilisée pour vérifier si le court fibulaire peut s’activer correctement lorsque le mouvement est isolé.
Dans ce cas, l’activation du court fibulaire droit était pratiquement identique à celle du côté gauche. Aucune différence significative n’a été observée entre les deux chevilles.
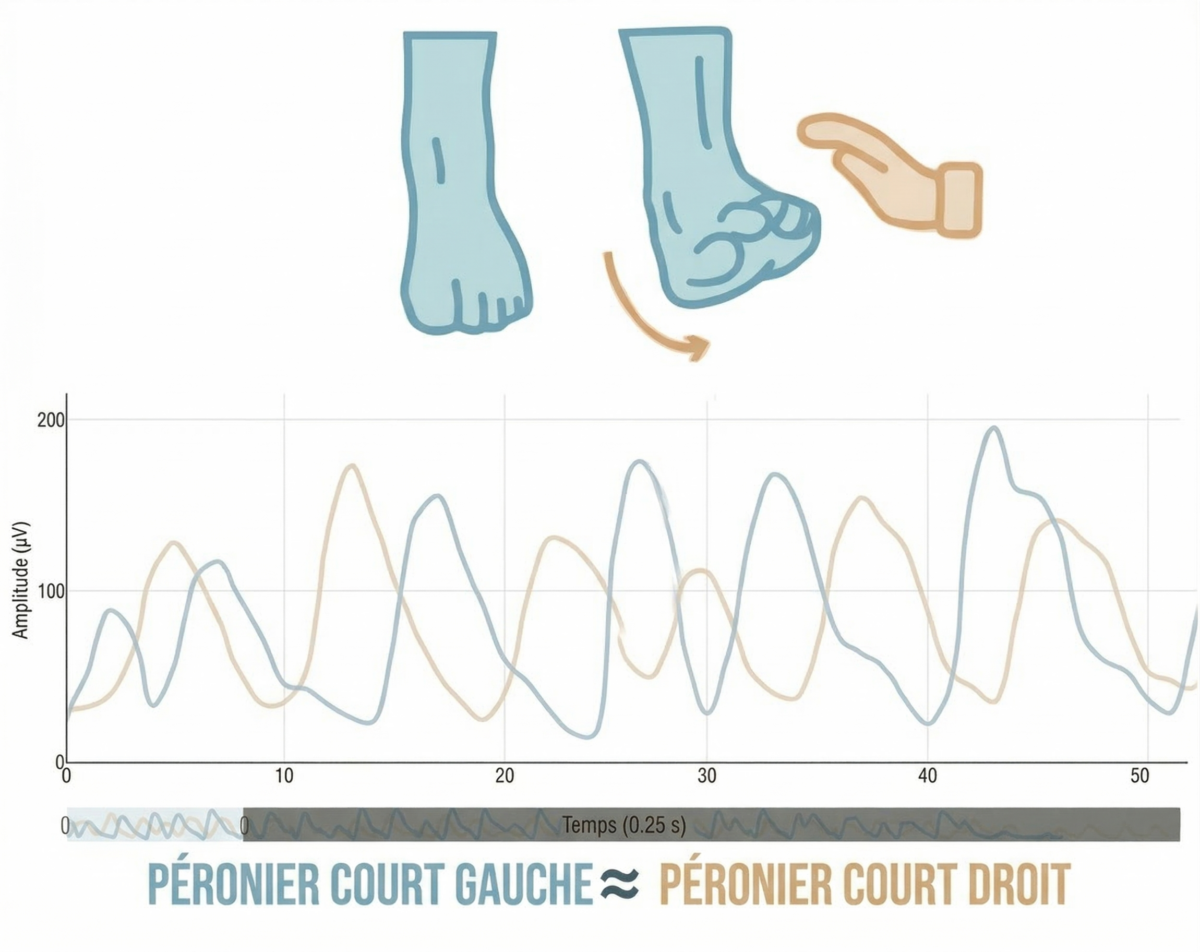
Ce résultat pourrait suggérer que le muscle fonctionne correctement. Cependant, ce test est réalisé sans charge et dans un environnement très contrôlé, ce qui ne reflète pas toujours la réalité fonctionnelle.
Deuxième test : appui unipodal
Le test suivant consiste à maintenir un appui unipodal, une situation beaucoup plus proche des exigences réelles de la marche ou du sport.
Dans cette position, la cheville doit stabiliser le poids du corps tandis que le système neuromusculaire ajuste continuellement l’activité musculaire pour maintenir l’équilibre.
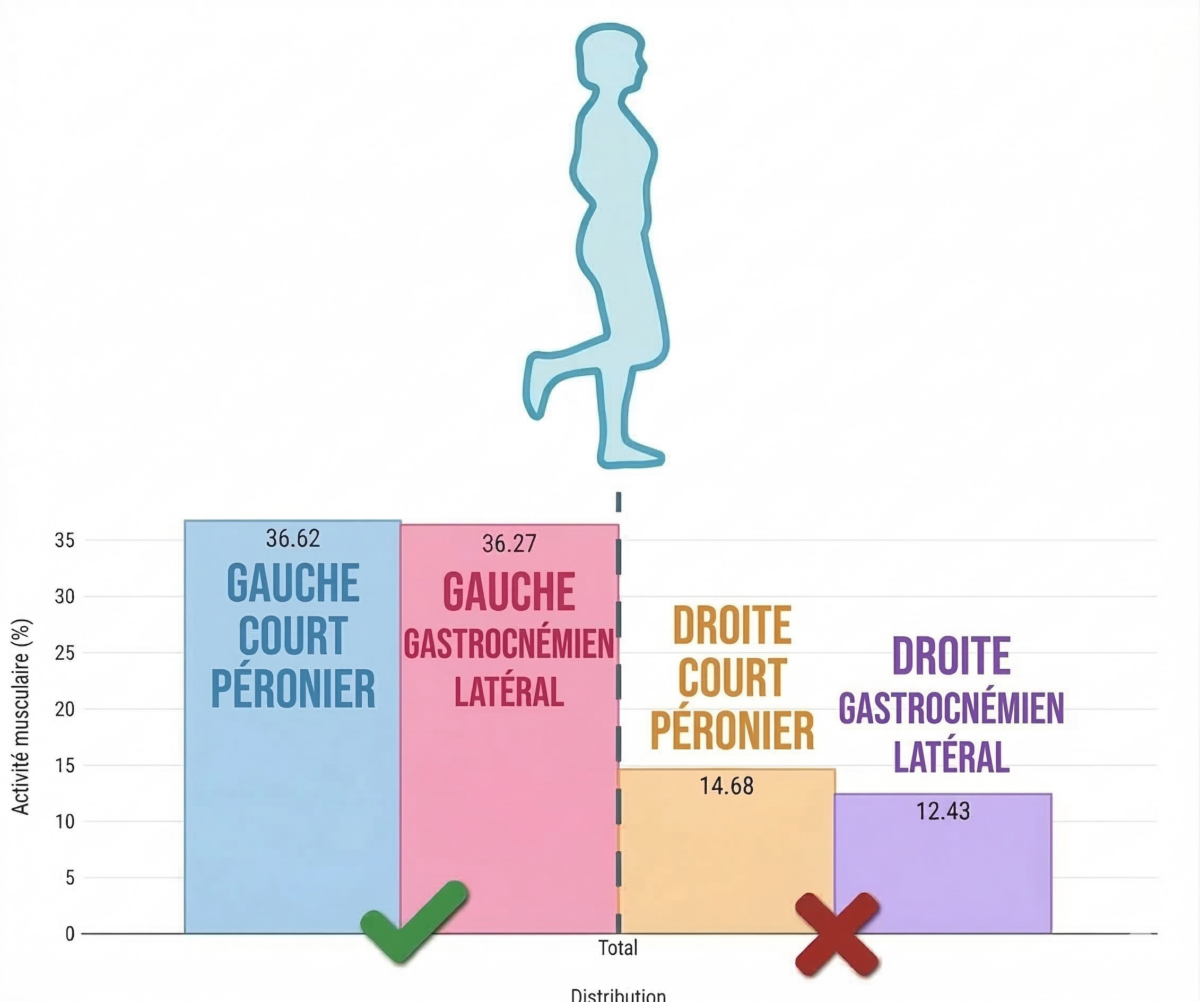
C’est ici que le premier résultat important apparaît : le court fibulaire droit montre un déficit d’activation, accompagné d’une participation réduite du gastrocnémien latéral.
Cela indique que le système neuromusculaire ne produit pas la réponse adéquate pour stabiliser la cheville sous charge.
Même si le muscle peut s’activer lors d’un test analytique, lorsque le pied est en contact avec le sol, la réponse neuromusculaire est insuffisante.
Troisième test : élévation unipodale du talon
Le dernier test consiste en une élévation unipodale du talon, un mouvement qui exige une participation importante du gastrocnémien et met également à l’épreuve la stabilité de la cheville pendant la propulsion.
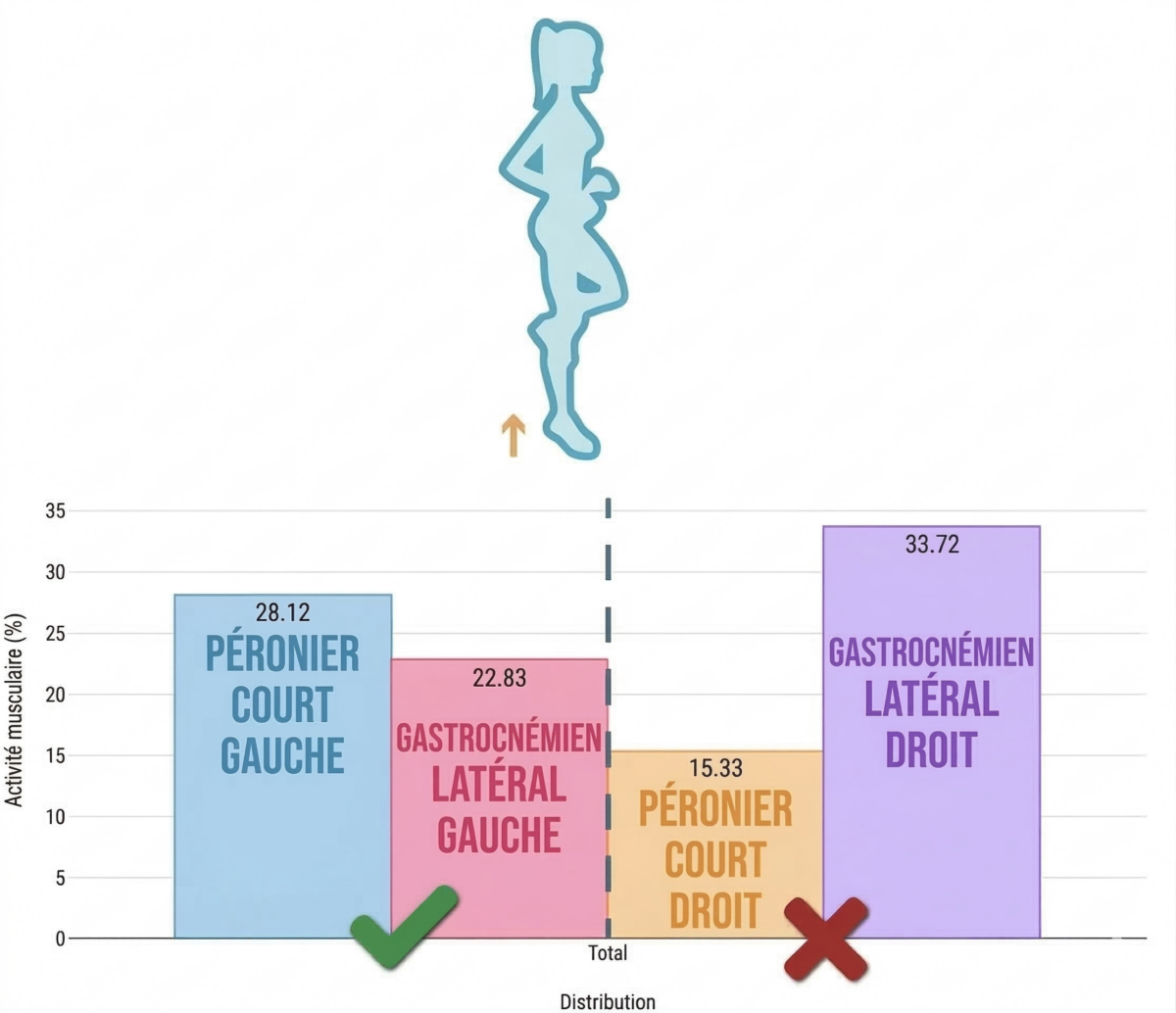
Dans cette tâche, un schéma différent apparaît. Le gastrocnémien latéral tente de compenser le déficit du court fibulaire en augmentant sa participation au mouvement.
Cependant, le court fibulaire droit continue de présenter une activation inférieure à celle attendue.
Cela suggère que la cheville utilise une stratégie compensatoire pour produire de la force, mais ne résout pas le problème principal : le manque de stabilité latérale.
Interprétation clinique
Ces résultats illustrent une situation très fréquente en pratique clinique. Un muscle peut s’activer correctement lors d’un test isolé et pourtant échouer lorsque le mouvement devient fonctionnel.
Lorsque le pied est en contact avec le sol, le système neuromusculaire doit intégrer la proprioception, le contrôle postural et la coordination entre différents groupes musculaires.
Si l’un de ces éléments est perturbé, la stabilité de la cheville se trouve compromise.
C’est pourquoi un patient peut obtenir de bons résultats sur table d’examen mais continuer à ressentir de l’instabilité en marchant ou en courant.
Pourquoi il est important de détecter ces déficits
Si ces altérations ne sont pas identifiées à temps, le patient peut reprendre progressivement son activité avec un schéma d’activation inefficace.
Cela augmente le risque de nouvelles blessures et favorise l’apparition d’une instabilité chronique.
De plus, le traitement peut se concentrer uniquement sur la récupération de la force générale, sans corriger la coordination neuromusculaire réellement déficiente.
La conséquence est que la cheville semble récupérée, mais le problème réapparaît dès que les exigences de charge ou de vitesse augmentent.
L’électromyographie de surface permet d’observer quand et combien les muscles impliqués dans la stabilité de la cheville s’activent pendant différents mouvements.
Grâce à ces informations, il est possible de détecter des déficits qui ne sont pas visibles avec les tests traditionnels.
Elle permet également de vérifier si les exercices utilisés en rééducation génèrent réellement la réponse neuromusculaire recherchée.Au lieu de se baser uniquement sur les sensations du patient ou sur l’observation externe, il devient possible d’analyser objectivement l’activation musculaire et d’ajuster le traitement en conséquence.
Conclusion
Après une blessure de cheville, récupérer la mobilité et la force ne signifie pas toujours que la fonction neuromusculaire est totalement restaurée.
Dans de nombreux cas, le problème se situe dans la coordination musculaire lorsque le pied est en charge.
L’analyse de la synergie entre le court fibulaire et le gastrocnémien latéral permet d’identifier des schémas de compensation qui passent souvent inaperçus lors d’une évaluation conventionnelle.
Lorsqu’elles sont détectées à temps, ces altérations peuvent être corrigées grâce à un traitement orienté vers la stabilité fonctionnelle réelle de la cheville, réduisant ainsi le risque de rechute.
L’EMG facilite ce processus en montrant objectivement quels muscles travaillent correctement et lesquels doivent être rééduqués pour restaurer une fonction stable et efficace.
Une question importante reste alors à se poser :
combien de récidives de cheville surviennent simplement parce que l’on n’a jamais analysé l’activation réelle des muscles stabilisateurs ?
Si tu ne sais pas quel muscle compense et lequel est déficient, il est facile que le patient se blesse à nouveau.

