L’évaluation fonctionnelle chez les personnes atteintes de paralysie cérébrale repose traditionnellement sur des échelles cliniques et une observation subjective. Ces outils sont utiles, mais présentent une limite importante : ils ne reflètent pas toujours ce qui se passe réellement au niveau musculaire.
Cela crée un double problème. D’une part, il peut y avoir des erreurs dans la classification de l’état musculaire. D’autre part, l’entraînement peut être conçu sur des hypothèses qui ne correspondent pas à la réalité neuromusculaire du patient.
La question clé est évidente : et si tu pouvais mesurer objectivement quels muscles fonctionnent, comment ils fonctionnent et quand ils échouent ?
La valeur de mesurer l’activité musculaire plutôt que de supposer
L’électromyographie de surface (EMG) permet d’analyser l’activité électrique du muscle à la fois au repos et pendant la contraction. Cela t’apporte des informations impossibles à obtenir uniquement par observation.
Grâce à l’EMG, tu peux savoir si un muscle est hyperactif même au repos, s’il est capable de s’activer correctement lorsqu’on le sollicite, ou s’il existe des différences significatives entre les deux côtés du corps.
Ce type d’information est particulièrement pertinent chez les personnes atteintes de paralysie cérébrale, où les schémas musculaires sont souvent altérés par des phénomènes comme la spasticité, la coactivation excessive ou le manque d’efficacité neuromusculaire.
Ce qui se passe réellement dans le muscle : cas pratique
Dans une analyse réalisée avec EMG, des patients atteints de paralysie cérébrale ont été comparés à des personnes sains. Trois muscles clés pour la performance et la stabilité du membre inférieur ont été évalués : le soléaire, l’adducteur majeur et le biceps fémoral.
L’évaluation a été réalisée dans deux situations très précises : au repos et lors d’une contraction isométrique maximale.
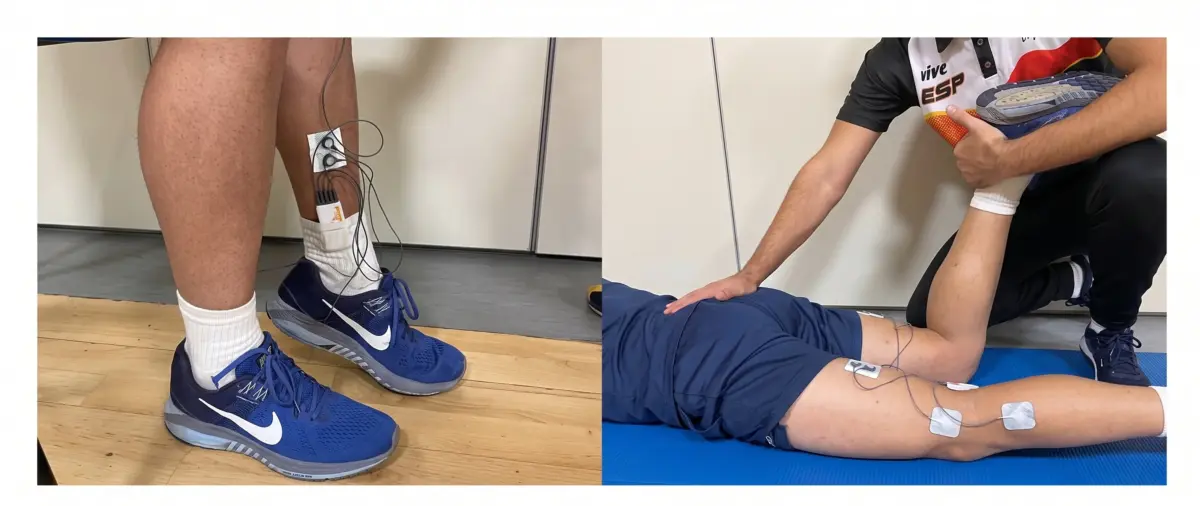
Cette approche permet de comprendre non seulement le niveau d’activation musculaire, mais aussi le comportement du muscle lorsqu’il devrait être relâché.
Résultat clé au repos : hyperactivité musculaire
L’un des résultats les plus importants est que, chez les patients atteints de paralysie cérébrale, les muscles du côté affecté présentent une activité élevée même au repos.
Cela signifie que le muscle n’est pas réellement relâché lorsqu’il devrait l’être. Il existe une augmentation du tonus basal, reflétant une spasticité ou une activation neuromusculaire constante.
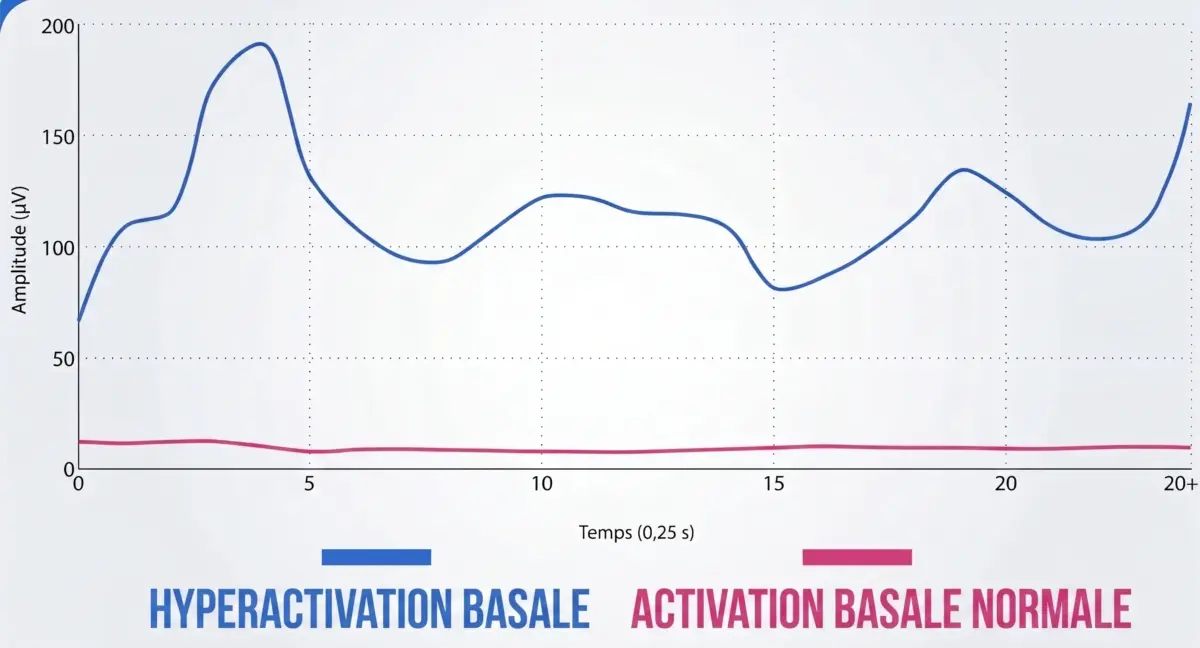
D’un point de vue clinique, cela a des implications majeures. Un muscle constamment actif :
- ❌ Se fatigue plus rapidement,
- ❌ Consomme plus d’énergie,
- ❌ Perd en efficacité de réponse.
De plus, cette hyperactivité de base peut interférer avec la capacité à produire une contraction volontaire efficace lorsque le mouvement l’exige.
Deuxième résultat : activation réduite en contraction maximale
Lorsque les patients ont été invités à réaliser une contraction maximale, un phénomène apparemment contradictoire est apparu. Les muscles des personnes atteintes de paralysie cérébrale s’activaient moins que ceux des personnes sains.
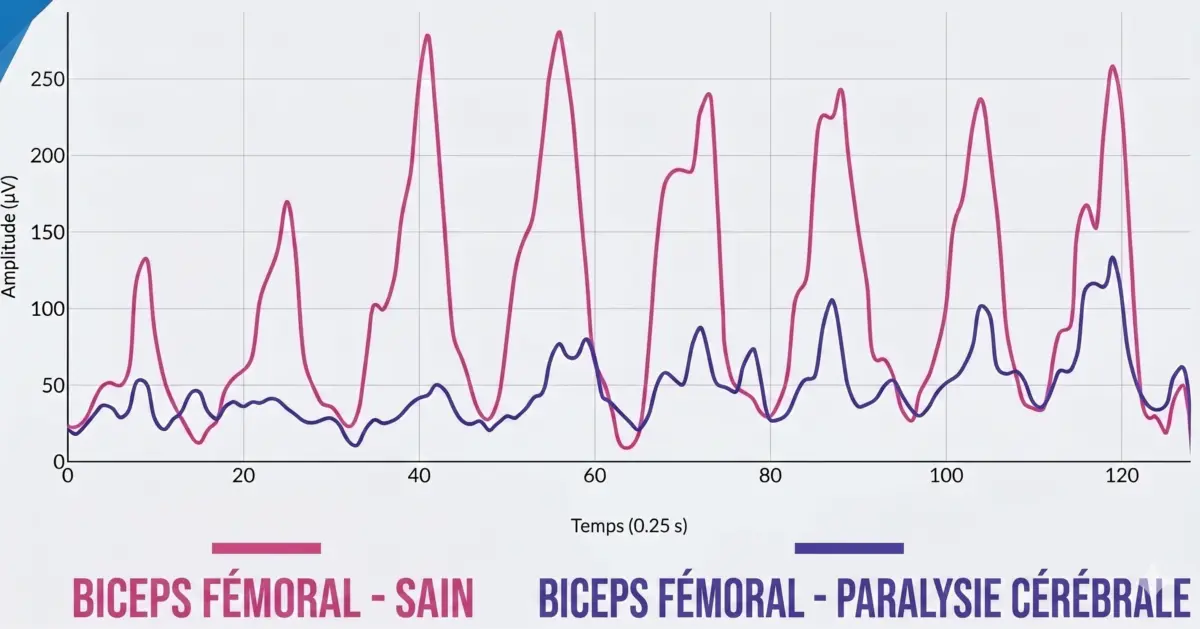
Cela indique que, même si le muscle est plus actif au repos, il n’est pas capable de générer une activation suffisante lorsqu’elle est réellement nécessaire.
Ce phénomène reflète une faible efficacité neuromusculaire. Le muscle est “allumé” en permanence, mais ne répond pas correctement lorsqu’on lui demande de produire un effort.
La combinaison clé : spasticité + faible efficacité
La combinaison de ces deux observations définit l’un des schémas les plus caractéristiques de la paralysie cérébrale :
- ❌ Augmentation de l’activité basale.
- ❌ Diminution de la capacité d’activation volontaire.
Cela se traduit par un muscle qui travaille plus que nécessaire, mais qui produit moins que ce qu’il devrait.
D’un point de vue fonctionnel, les conséquences sont claires.
Lorsqu’un muscle présente ce schéma, le patient perd sa capacité à générer de la force de manière efficace. La puissance diminue, le mouvement devient moins coordonné et la symétrie entre les deux côtés se détériore.
Cela n’affecte pas seulement la performance, mais aussi le risque de blessure. Un système neuromusculaire qui ne répond pas efficacement est plus vulnérable face aux charges, aux changements de direction ou aux situations imprévues.
De plus, ces altérations ne sont pas toujours visibles à l’œil nu.
Deux patients peuvent sembler similaires lors d’une évaluation clinique classique, tout en présentant des différences importantes en termes d’activation musculaire.
Cela explique pourquoi, dans certains cas, la classification fonctionnelle ne reflète pas totalement le niveau réel du patient.
Pourquoi l’EMG change la manière d’évaluer
L’électromyographie (EMG) ne remplace pas le raisonnement clinique, mais elle apporte une couche d’information objective qui permet d’affiner considérablement l’évaluation.
Avec l’EMG, tu peux identifier si un muscle est hyperactif au repos, s’il existe un déficit d’activation en contraction, ou encore s’il y a des asymétries significatives entre les deux côtés.
Cela permet de mieux comprendre le profil neuromusculaire du patient et de prendre des décisions beaucoup plus précises.
Au lieu de te baser uniquement sur ce que tu observes, tu peux t’appuyer sur des données réelles qui reflètent ce qui se passe à l’intérieur du muscle.
Lorsque tu connais le comportement réel du muscle, tu peux adapter l’entraînement de manière beaucoup plus spécifique.
Tu peux travailler pour réduire l’hyperactivité basale, améliorer la capacité d’activation volontaire et optimiser la coordination entre les groupes musculaires.
Conclusion
Chez les personnes atteintes de paralysie cérébrale, les altérations musculaires ne sont pas toujours visibles à l’œil nu.
Un muscle peut sembler fonctionnel, mais être hyperactif au repos et inefficace en contraction.
Ce schéma impacte directement la performance, la stabilité et le risque de blessure.
L’électromyographie permet de détecter ces altérations avec précision et de transformer la manière dont tu évalues, entraînes et prends des décisions cliniques.
Parce que dans ce contexte, il ne suffit pas d’observer le mouvement.
Il est essentiel de comprendre ce qui se passe réellement dans le muscle.

