La valoración funcional en personas con parálisis cerebral se ha basado tradicionalmente en escalas clínicas y observación subjetiva. Estas herramientas son útiles, pero tienen una limitación importante: no siempre reflejan lo que realmente está ocurriendo a nivel muscular.
Esto genera un problema doble. Por un lado, puede haber errores en la clasificación del estado muscular de la parálisis. Por otro, el entrenamiento puede diseñarse sobre supuestos que no se corresponden con la realidad neuromuscular del paciente.
La pregunta clave es evidente: ¿y si pudieras medir objetivamente qué músculos funcionan, cómo lo hacen y cuándo fallan?
El valor de medir la actividad muscular en lugar de asumir
La electromiografía de superficie (EMG) te permite analizar la actividad eléctrica del músculo tanto en reposo como durante la contracción. Esto te aporta una información que no puedes obtener únicamente mediante la observación.
Gracias a la EMG puedes saber si un músculo está hiperactivo incluso cuando el paciente no se está moviendo, si es capaz de activarse cuando se le exige o si existen diferencias significativas entre ambos lados del cuerpo.
Este tipo de información es especialmente relevante en personas con parálisis cerebral, donde los patrones musculares suelen estar alterados por fenómenos como la espasticidad, la coactivación excesiva o la falta de eficiencia neuromuscular.
Qué ocurre realmente en el músculo: el caso práctico
En un análisis realizado con EMG, se compararon pacientes con parálisis cerebral frente a personas sanas. Se evaluaron tres músculos clave en el rendimiento y la estabilidad del miembro inferior: el sóleo, el aductor mayor y el bíceps femoral.
La evaluación se realizó en dos situaciones muy concretas: en reposo y durante una contracción isométrica máxima.
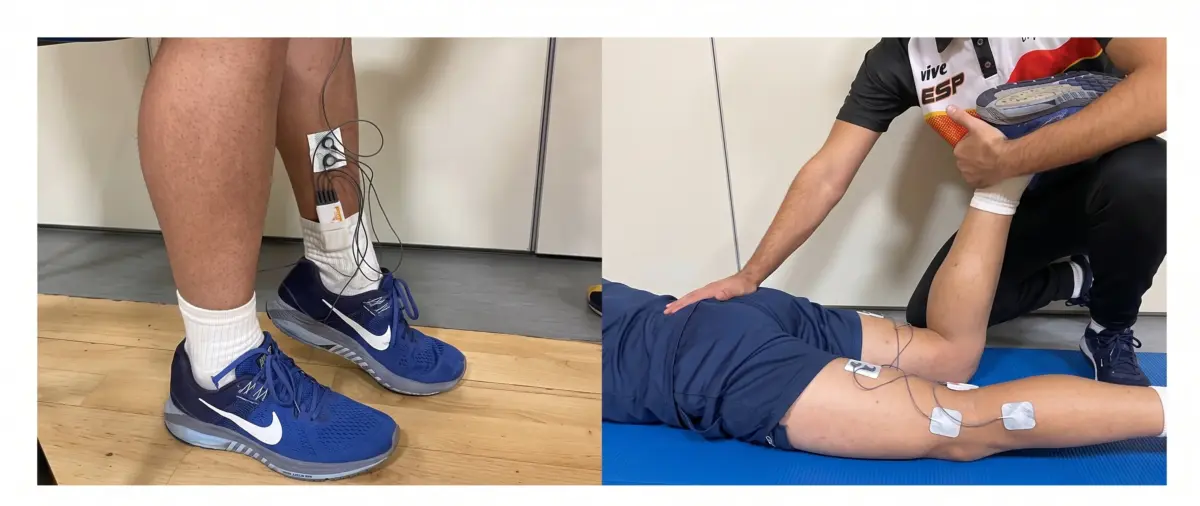
Este enfoque permite entender no sólo cuánto puede activarse un músculo, sino también cómo se comporta cuando debería estar relajado.
El hallazgo clave en reposo: hiperactividad muscular
Uno de los resultados más relevantes fue que, en pacientes con parálisis cerebral, los músculos del lado afectado mostraban una actividad elevada incluso en reposo.
Esto significa que el músculo no está realmente relajado cuando debería estarlo. Existe un aumento del tono basal que refleja la presencia de espasticidad o de una activación neuromuscular constante.
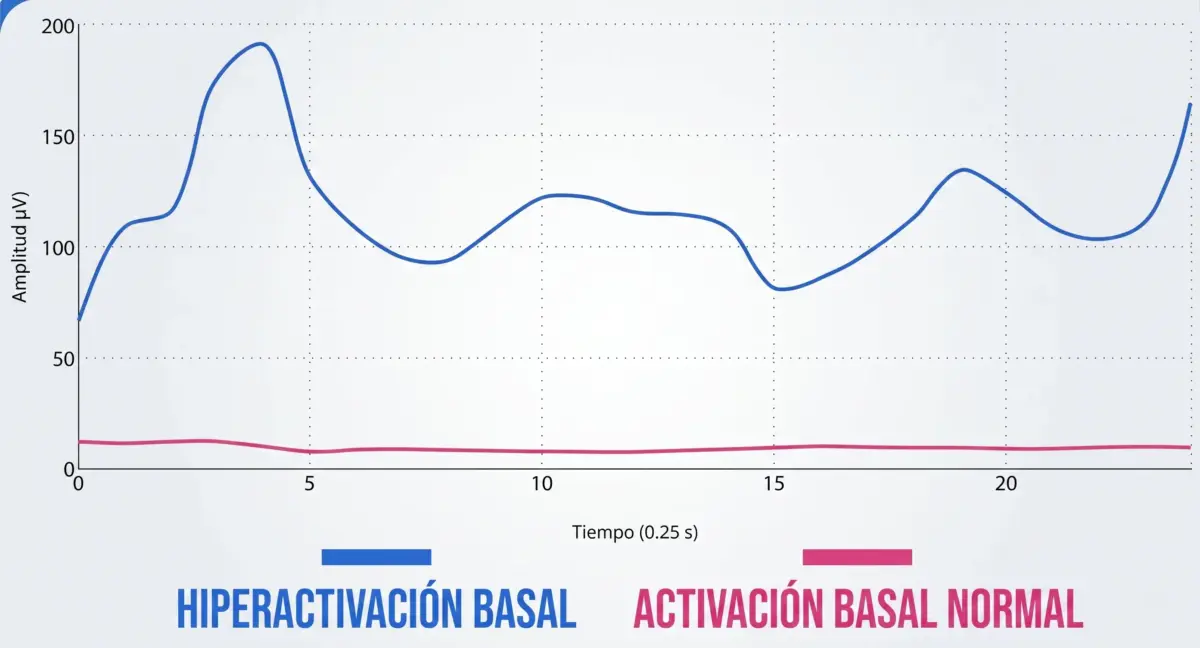
Desde el punto de vista clínico, esto tiene implicaciones importantes. Un músculo que está continuamente activo:
- ❌ Se fatiga antes,
- ❌ Consume más energía,
- ❌ Pierde capacidad de respuesta eficiente.
Además, esta hiperactividad basal puede interferir con la capacidad de generar una contracción voluntaria efectiva cuando el movimiento lo requiere.
El segundo hallazgo: menor activación en contracción máxima
Cuando se pidió a los pacientes realizar una contracción máxima, ocurrió algo aparentemente contradictorio. Los músculos de las personas con parálisis cerebral se activaban menos que los de las personas sanas.
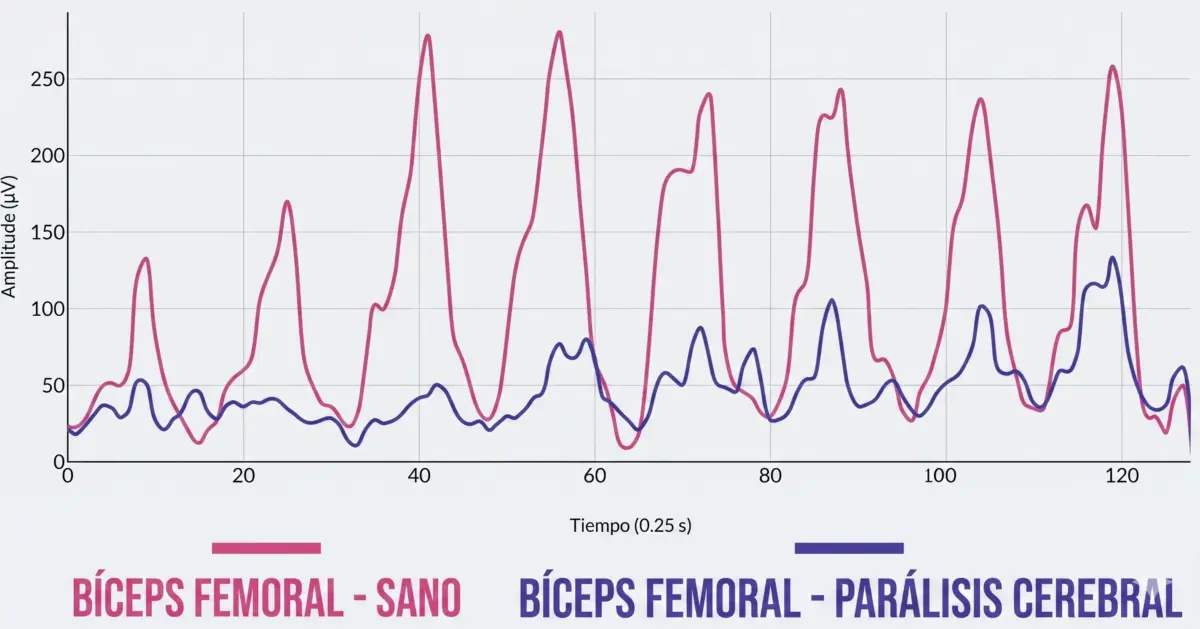
Esto indica que, aunque el músculo esté más activo en reposo, no es capaz de generar una activación suficiente cuando realmente se necesita.
Este fenómeno refleja una baja eficiencia neuromuscular. El músculo está “encendido” de forma constante, pero no responde adecuadamente cuando se le exige.
La combinación clave: espasticidad + baja eficiencia
La combinación de ambos hallazgos define uno de los patrones más característicos en parálisis cerebral:
- ❌ Mayor actividad basal.
- ❌ Menor capacidad de activación voluntaria.
Esto se traduce en un músculo que trabaja más de lo necesario pero produce menos de lo que debería.
Desde el punto de vista funcional, esto tiene consecuencias claras.
Cuando un músculo presenta este patrón, el paciente pierde capacidad para generar fuerza de forma eficiente. La potencia disminuye, el movimiento se vuelve menos coordinado y la simetría entre ambos lados se rompe.
Esto no solo afecta al rendimiento, sino también al riesgo de lesión. Un sistema neuromuscular que no responde de forma eficiente es más vulnerable ante cargas, cambios de dirección o situaciones imprevistas.
Además, este tipo de alteraciones no siempre son visibles a simple vista. Dos pacientes pueden parecer similares en una evaluación clínica tradicional, pero presentar diferencias importantes en su activación muscular.
Esto explica por qué, en algunos casos, la clasificación funcional puede no reflejar completamente el rendimiento real del paciente.
Por qué la EMG mejora la forma de evaluar
La electromiografía no sustituye al criterio clínico, pero añade una capa de información objetiva que permite afinar mucho más la valoración.
Con la EMG puedes identificar si un músculo está hiperactivo en reposo, si existe un déficit de activación en contracción o si hay asimetrías relevantes entre ambos lados.
Esto permite comprender mejor el perfil neuromuscular del paciente y tomar decisiones más precisas.
En lugar de basarte únicamente en lo que ves, puedes apoyarte en datos que reflejan lo que realmente está ocurriendo en el músculo.
Cuando conoces el comportamiento real del músculo, puedes adaptar el entrenamiento de forma mucho más específica.
Puedes trabajar para reducir la hiperactividad basal, mejorar la capacidad de activación voluntaria y optimizar la coordinación entre grupos musculares.
Conclusión
En personas con parálisis cerebral, las alteraciones musculares no siempre son evidentes a simple vista.
Un músculo puede parecer funcional, pero estar hiperactivo en reposo y ser ineficiente en contracción. Este patrón afecta directamente al rendimiento, a la estabilidad y al riesgo de lesión.
La electromiografía permite detectar estas alteraciones con precisión y transformar la forma en la que evalúas, entrenas y tomas decisiones clínicas.
Porque en este contexto, no basta con observar el movimiento.
Es necesario que entiendas qué está pasando dentro del músculo.

